Ačkoliv je infekční nemoc COVID-19, způsobená virem SARS-CoV-2 z rodu Betacoronavirus, vysoce nakažlivá, pediatričtí pacienti představují jen 2 % ze všech diagnostikovaných nemocných. Pozornost však vzbudil na jaře roku 2020 výskyt neobvyklého klinického obrazu abnormální imunitní odpovědi s multiorgánovým poškozením, jenž byl označen jako syndrom multisystémové zánětlivé odpovědi spojený s nákazou SARS-CoV-2 u dětí.
Syndrom multisystémové zánětlivé odpovědi spojený s nákazou SARS-CoV-2 u dětí (PIMS-TS, Paediatric Inflammatory Multisystem Syndrome Temporally associated with SARS-CoV-2), na severoamerickém kontinentu označován spíše jako multisystémový zánětlivý syndrom u dětí (Multisystem Inflammatory Syndrome in Children, MIS-C), představuje závažné akutní onemocnění, které se vyskytuje obvykle za čtyři týdny po nákaze SARS-CoV-2. Jeho podstatou je dysregulace imunitní odpovědi organismu na SARS-CoV-2 a vznik těžké multisystémové zánětlivé reakce. Etiologie je multifaktoriální. Svoji roli v patogenezi sehrávají T-lymfocyty i protilátky vytvořené v důsledku virového mimikry při nákaze SARS-CoV-2. Zvažována je i genetická predispozice jedinců vedoucí k eskalované imunitní odpovědi doprovázené vznikem cytokinové bouře.
Symptomatologie
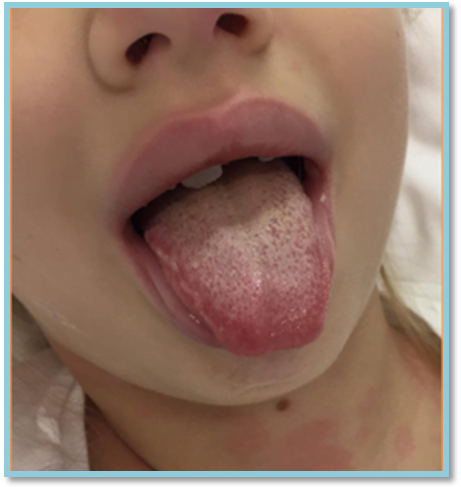
V České republice byl nárůst výskytu PIMS-TS zaznamenán od poloviny listopadu roku 2020. Příznaky se částečně překrývají s Kawasakiho nemocí, avšak proti této chorobě mohou postihovat pacienty v celém rozsahu pediatrického věkového období. Často v úvodu dominují horečka a gastrointestinální příznaky (výrazné bolesti břicha, nauzea/zvracení, průjem), jež mohou imponovat jako akutní infekční průjmové onemocnění nebo náhlá příhoda břišní. Závažnost klinického stavu však souvisí zejména s postižením myokardu a oběhovou nestabilitou (hypotenze, šok), vzácně pak s rozvojem syndromu aktivace makrofágů (MAS – Macrophage Activation Syndrome). Mezi další projevy patří polymorfní exantém, perineální erytém, deskvamace dlaní a plosek, otok na hřbetech rukou a nohou, faryngitida, malinový jazyk, cheilitida, konjunktivální injekce či lymfadenopatie. V některých případech převažují neurologické symptomy charakteru bolesti hlavy, podrážděnosti, apatie, meningismu, poruchy vědomí či křečí. Méně často se vyskytují respirační příznaky, akutní poškození ledvin či muskuloskeletální symptomy (bolesti kloubů/svalů).
Paraklinická vyšetření
Laboratorní nálezy odpovídají stimulované zánětlivé odpovědi a zahrnují zejména vzestup zánětlivých parametrů (C-reaktivního proteinu, prokalcitoninu, sedimentace erytrocytů, feritinu), koagulopatii či zvýšení kardiálních parametrů. Polymerázová řetězová reakce (PCR) SARS-CoV-2 z výtěru nosohltanu bývá s ohledem na odstup od akutní fáze onemocnění obvykle negativní. Z tohoto důvodu je nutná sérologická diagnostika (průkaz protilátek proti SARS-CoV-2).
Velmi důležité vyšetření představuje echokardiografie. Je nutno pamatovat, že i při vstupním normálním nálezu je možná rychlá progrese onemocnění. Proto je vhodné echokardiografické vyšetření opakovat. Nejčastěji se prokazuje různý stupeň myokardiální dysfunkce, výpotek, valvulitida, insuficience chlopní či postižení koronárních arterií (dilatace/aneuryzmata).
Diagnostika
Existuje několik diagnostických přístupů pro PIMS-TS, resp. MIS-C. V praxi se jeví jako nejvýhodnější diagnostická kritéria stanovená Světovou zdravotnickou organizací (WHO) (viz obrázek). Vyžadují splnění pěti bodů: minimálně třídenního trvání horečky u pediatrického pacienta, zvýšení zánětlivých parametrů při absenci jiné zjevné infekční příčiny, průkazu COVID-19 v anamnéze nebo kontakt s jedincem pozitivním na SARS-CoV-2, a zároveň přítomnost některých dalších klinických či laboratorních projevů.
Léčba
V současné době není k dispozici dostatek podkladů pro stanovení optimálního léčebného postupu. Je však známo, že nerozpoznané nebo neadekvátně léčené onemocnění je spojeno s poměrně vysokou morbiditou a mortalitou. Léčba proto musí být volena na základě zhodnocení klinických a laboratorních parametrů a jejich dynamiky. Základní principy terapie vycházejí z léčby závažně probíhající Kawasakiho nemoci, nejsou s ní však totožné. Pacienty s podezřením na PIMS-TS je třeba hospitalizovat na pracovišti, na němž je možná specializovaná dětská multioborová péče, včetně péče intenzivní a resuscitační, s možností přístrojové podpory. Nutná je tak spolupráce dětského intenzivisty a kardiologa, výhodná je možnost konzultace imunologa, revmatologa a infektologa.
Iniciální léčba PIMS-TS se zakládá na podání intravenózních imunoglobulinů (IVIG). Ve většině případů bývá paralelně zahajována terapie kortikoidy. U pacientů s nedostatečnou odpovědí na základní léčbu s IVIG a kortikoidy je indikována biologická léčba blokádou interleukinu-1 přípravkem s účinnou látkou anakinra. Nedílnou součástí terapie pacientů s PIMS-TS jsou též antitrombotika (nízkomolekulární heparin a kyselina acetylsalicylová). Antivirotika se standardně neindikují. Při hypotenzi je za předpokladu normální srdeční funkce vhodná objemová resuscitace. V případě nedostatečné odpovědi na podaný objem jsou nutné vazopresory. Jelikož je často přítomen různý stupeň myokardiální dysfunkce, jsou podávána též inotropika.
Závěr
PIMS-TS představuje vzácnou, ale závažnou komplikaci po nákaze SARS-CoV-2, s níž se již v současné době setkáváme i v České republice. Včasná diagnostika a terapie jsou stěžejní, neboť jinak je onemocnění spojeno s poměrně vysokou morbiditou a mortalitou. Vzhledem k mnohdy rychlé progresi srdečního selhání je potřebná důsledná monitorace a interdisciplinární přístup při péči o dětského pacienta.
Literatura je k dispozici u prvního autora.
Doporučený postup o péči o děti s PIMS-TS je k dispozici na webových stránkách České pediatrické společnosti České lékařské společnosti J. E. Purkyně (https://www.pediatrics.cz/pro- odborniky/doporucene-postupy-guidelines/)
MUDr. Jan David, Ph.D.1, MUDr. Michaela Šibíková1, MUDr. Veronika Stará1, MUDr. Hana Malcová, Ph.D.2, doc. MUDr. Filip Fencl, Ph.D.1, prof. MUDr. Jan Lebl, CSC.1
1 Pediatrická klinika 2. lékařské fakulty Univerzity Karlovy a Fakultní nemocnice v Motole, Praha
2 Oddělení revmatologie dětí a dospělých, Fakultní nemocnice v Motole, Praha